صرع، اختلالی عصبی است، که با تشنجهای مکرر مشخص میشود، این اختلال بر زندگی میلیونها نفر در سراسر جهان سایه افکنده است. این تشنجها که ناشی از فعالیت غیرطبیعی الکتریکی در مغز هستند، میتوانند طیف وسیعی از علائم را از دست دادن مختصر آگاهی تا حرکات شدید و از دست دادن هوشیاری ایجاد کنند.
خوشبختانه، صرع دیگر یک بیماری لاعلاج نیست. با پیشرفتهای چشمگیر در علم پزشکی، طیف گستردهای از روشهای درمانی برای کنترل تشنج و ارتقای کیفیت زندگی افراد مبتلا به صرع در دسترس است.
در این مقاله قصد داریم به بررسی جامع این روشهای درمانی بپردازیم. از داروهای ضدصرع گرفته تا تحریک عصب صرع، جراحی مغز و رژیمهای غذایی خاص، هر یک از این روشها را با جزئیات کامل شرح خواهیم داد و به مزایا، معایب و موارد کاربردشان اشاره خواهیم کرد، با ما همراه باشید.

روشهای درمانی صرع
بهترین روش درمانی برای صرع به عوامل مختلفی از جمله نوع و شدت تشنج، سابقه پزشکی، سن و سبک زندگی بیمار بستگی دارد. در اینجا به برخی از روشهای درمانی رایج اشاره میکنیم:
داروها
تحریک عصب صرع (ENS)
جراحی مغز
رژیم غذایی
در ادامه به طور کامل، به برسی هر یک میپردازیم.

داروهای ضد صرع
داروهای ضد صرع (AEDها) رایج ترین درمان برای صرع هستند. انواع مختلفی از AEDها وجود دارد و هر کدام مکانیسم اثر متفاوتی دارند. پزشک شما میتواند AED مناسب را برای شما تجویز کند و دوز مناسب را تعیین کند
AEDها معمولا به صورت خوراکی مصرف میشوند، اما برخی از آنها را میتوان به صورت تزریق نیز دریافت کرد. مهم است که AEDها را طبق دستور پزشک مصرف کنید، حتی اگر احساس بهتری دارید. مصرف دوزهای از دست رفته یا قطع مصرف دارو میتواند منجر به تشنج شود.
البته در نظر داشته باشید، AEDها میتوانند عوارض جانبی ایجاد کنند. شایع ترین عوارض جانبی عبارتند از:
خستگی
سرگیجه
افزایش وزن
مشکلات حافظه
تغییرات خلقی
اگر عوارض جانبی را تجربه میکنید، به پزشک خود اطلاع دهید. آنها ممکن است بتوانند دوز شما را تنظیم کرده یا داروی دیگری را برای شما تجویز کنند.
در ادامه به معرفی برخی از رایجترین AEDها میپردازیم:
کاربامازپین (Tegretol)
لاموتریژین (Lamictal)
لووتیراستام (Keppra)
توپیرامات (Topamax)
مهم است که به یاد داشته باشید که AEDها درمانی برای صرع نیستند. آنها فقط میتوانند به کنترل تشنج شما کمک کنند. اگر AED مصرف میکنید، به طور منظم با پزشک خود ملاقات کنید تا پیشرفت شما را بررسی کند.
تحریک عصب صرع
تحریک عصب صرع (ENS) روشی درمانی نوین برای کنترل تشنجهای مقاوم به دارو در بیماران مبتلا به صرع است. این روش با استفاده از تحریکات الکتریکی ملایم به منظور تعدیل فعالیتهای غیرطبیعی مغز، به کاهش تعداد و شدت تشنجها کمک میکند.
نحوه عملکرد ENS
در ENS، الکترودهای ظریف و کوچکی در زیر پوست سر کاشته میشوند. این الکترودها به یک ژنراتور کوچک متصل میشوند که در زیر پوست قفسه سینه قرار میگیرد. ژنراتور با ارسال پالسهای الکتریکی با فرکانس و شدت تنظیمشده به الکترودها، فعالیت الکتریکی مغز را تحتتأثیر قرار میدهد.
انواع ENS
دو نوع اصلی ENS وجود دارد:
تحریک عصب واگ (VNS) : در این روش، الکترودها به عصب واگ متصل میشوند که از ساقه مغز به اندامهای مختلف بدن میرود. تحریک عصب واگ میتواند به طور کلی به تعدیل فعالیت مغز و کاهش تشنج کمک کند.
تحریک عصب عمقی مغز (DBS) : در این روش، الکترودها به طور مستقیم در نواحی خاصی از مغز که مسئول ایجاد تشنج هستند، کاشته میشوند. DBS تحریکات را به طور دقیقتر به محل ایجاد تشنج ارسال میکند و میتواند برای بیمارانی که به VNS پاسخ نمیدهند، مفید باشد.
مزایای ENS
کاهش تعداد و شدت تشنج : مطالعات نشان دادهاند که ENS میتواند به طور قابلتوجهی تعداد تشنجها را در بیماران مبتلا به صرع مقاوم به دارو کاهش دهد.
بهبود کیفیت زندگی : با کاهش تشنج، بیماران مبتلا به ENS میتوانند از زندگی فعالتر و پربارتر بدون محدودیتهای ناشی از تشنجهای مکرر لذت ببرند.
کاهش نیاز به دارو : در برخی موارد، ENS میتواند نیاز به مصرف داروهای ضدصرع را کاهش دهد یا به طور کامل از بین ببرد.
ایمنی و تحملپذیری : ENS به طور کلی روشی ایمن و قابلتحمل است. عوارض جانبی رایج آن شامل احساس سوزن سوزن شدن، گزگز و تغییر صدا است که معمولاً خفیف و قابلکنترل هستند.
موارد منع مصرف ENS
بارداری : ENS در دوران بارداری توصیه نمیشود.
عفونتهای مغزی : در صورت وجود عفونت فعال مغز، کاشت الکترودها میتواند خطرناک باشد.
برخی بیماریهای قلبی : در بیماران مبتلا به برخی بیماریهای قلبی خاص، ENS ممکن است مناسب نباشد.
جراحی مغز
در میان روشهای درمانی متعدد صرع، جراحی مغز زمانی به عنوان آخرین راه حل در نظر گرفته میشود که دیگر روشها مانند داروها یا تحریک عصب صرع کارآمد نباشند. هدف از این جراحی، شناسایی و برداشتن یا جدا کردن ناحیهای از مغز است که مسئول ایجاد تشنجهای مقاوم به درمان است.
انواع جراحی مغز برای صرع
رزکسیون : در این روش رایج، جراح ناحیه مسئول تشنج را به طور کامل از بین میبرد.
قطع اتصالات : در این روش، جراح اتصالات عصبی بین ناحیه مسئول تشنج و سایر بخشهای مغز را قطع میکند.
کاشت الکترود : در این روش، الکترودهایی در مغز کاشته میشوند تا فعالیت الکتریکی آن را به طور مداوم رصد کنند. این اطلاعات به جراح کمک میکند تا محل دقیق ایجاد تشنج را شناسایی کند.
کالوتومی جسم پینهای : در این روش، بخشی از جسم پینهای که دو نیمکره مغز را به هم متصل میکند، قطع میشود. این روش برای بیمارانی که تشنجهای آنها در هر دو نیمکره مغز رخ میدهد، بسیار کاربرد دارد.
مزایای جراحی مغز برای صرع
کاهش یا قطع کامل تشنج: در بسیاری از موارد، جراحی مغز میتواند به طور قابل توجهی تعداد تشنجها را کاهش دهد یا به طور کامل آنها را از بین ببرد.
بهبود کیفیت زندگی: با کنترل تشنج، بیماران میتوانند از زندگی فعالتر و مستقلتری لذت ببرند.
کاهش نیاز به دارو: در برخی موارد، جراحی میتواند نیاز به مصرف داروهای ضدصرع را کاهش دهد یا به طور کامل از بین ببرد.
خطرات و عوارض جانبی
عفونت
خونریزی
آسیب عصبی
تشنج
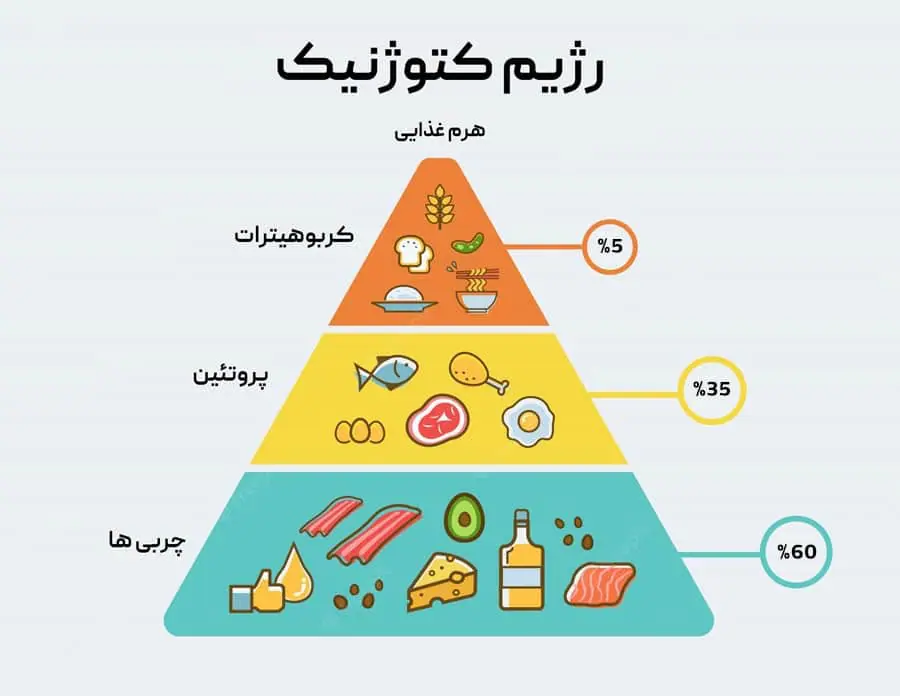
رژیم کتوژنیک
در رژیم کتوژنیک، بدن به جای استفاده از گلوکز (قند) به عنوان منبع اصلی انرژی، از چربیها برای تولید کتونها استفاده میکند. کتونها مولکولهایی هستند که در کبد از چربیها تولید میشوند و میتوانند از طریق جریان خون به مغز منتقل شوند. مغز میتواند از کتونها به عنوان منبع جایگزین انرژی استفاده کند.مزایای رژیم کتوژنیک برای صرع
کاهش تشنج : مطالعات نشان دادهاند که رژیم کتوژنیک میتواند به طور قابلتوجهی تعداد تشنجها را در کودکان مبتلا به صرع مقاوم به دارو کاهش دهد.
بهبود کیفیت زندگی : با کنترل تشنج، کودکان میتوانند از زندگی فعالتر و شادتر بدون محدودیتهای ناشی از تشنجهای مکرر لذت ببرند.
کاهش نیاز به دارو : در برخی موارد، رژیم کتوژنیک میتواند نیاز به مصرف داروهای ضدصرع را کاهش دهد یا به طور کامل از بین ببرد.
موارد استفاده از رژیم کتوژنیک
صرع مقاوم به دارو : رژیم کتوژنیک برای کودکانی که به داروهای ضدصرع پاسخ نمیدهند یا عوارض جانبی قابلتوجهی را تجربه میکنند، مفید است.
سندرم داوود : این رژیم غذایی میتواند برای درمان این اختلال ژنتیکی نادر که با تشنجهای مقاوم به دارو همراه است، مؤثر باشد.
سایر اختلالات عصبی : تحقیقات نشان میدهد که رژیم کتوژنیک ممکن است در درمان برخی از اختلالات عصبی دیگر مانند بیماری آلزایمر، پارکینسون و دیستروفی عضلانی دوشن نیز مفید باشد.
سایر روشهای درمان
علاوه بر علائم اولیه صرع، این بیماری میتواند طیف وسیعی از عواقب ثانویه را نیز به دنبال داشته باشد. این عوارض میتوانند شامل موارد زیر باشند:
بیوفیدبک
در این روش درمانی، به بیمار آموزش داده میشود تا با استفاده از سیگنالهای بدن خود مانند ضربان قلب، تنفس یا فعالیت عضلانی، بر عملکردهای فیزیولوژیکی خود کنترل داشته باشد. هدف از بیوفیدبک، یادگیری نحوه آرام کردن مغز و کاهش فعالیت الکتریکی غیرطبیعی آن است که میتواند به کنترل تشنج کمک کند.
. تحریک مغناطیسی فراجمجمهای (TMS)
در این روش درمانی، از میدانهای مغناطیسی قوی برای تحریک سلولهای عصبی در مغز استفاده میشود. TMS میتواند به طور موقت فعالیت الکتریکی مغز را در ناحیهای که مسئول ایجاد تشنج است، مختل کند و به کنترل تشنج کمک کند.
. رژیم غذایی اصلاح شده
برخی از رژیمهای غذایی خاص مانند رژیم غذایی بدون گلوتن یا رژیم غذایی کم قند، ممکن است برای برخی از افراد مبتلا به صرع مفید باشد. این رژیمها با ایجاد تغییراتی در سطح هورمونها و مواد مغذی در بدن، میتوانند به کنترل تشنج کمک کنند.
کلام آخر
در نهایت به شرح و برسی هر چه بیشتر صرع پرداختیم، همان طور که در این مقاله اشاره شد، صرع اختلالی عصبی است که با تشنجهای مکرر مشخص میشود. این تشنجها میتوانند طیف وسیعی از علائم را از جمله از دست دادن هوشیاری، حرکات تکانشی و تغییرات حسی ایجاد کنند. البته صرع با داروها، جراحی و روشهای درمانی دیگر قابل کنترل و درمان است.
