ممکن است بارها نام بیماری صرع را شنیده باشید. صرع، اختلالی عصبی است که ریشه در فعالیت غیرطبیعی و نامنظم الکتریکی سلولهای عصبی مغز دارد، که با تشنجهای مکرر خود را نشان میدهد. این طوفان الکتریکی، میتواند بخشهای مختلف مغز را درگیر کرده و منجر به طیف وسیعی از علائم و نشانهها، از جمله حرکات غیرارادی، از دست دادن هوشیاری و تغییرات حسی شود.
صرع، با وجود قدمت دیرینه خود، همچنان در هالهای از ابهام و نگرانی باقی مانده است. در این مقاله، به بررسی ابعاد مختلف صرع، از تشخیص و علل تا علائم، ژنتیک، مکانیسم و تفاوت آن با تشنج میپردازیم، با ما همراه باشید.

تشخیص صرع
تشخیص صرع فرآیندی گام به گام است که با هدف تایید وجود این بیماری، تعیین نوع صرع و یافتن علت زمینهای آن انجام میشود. این فرآیند شامل جمعآوری اطلاعات پزشکی، معاینات فیزیکی، آزمایشات مختلف و در برخی موارد، بررسیهای تخصصی مغز است.
صرع، با وجود قدمت دیرینه خود، همچنان در هالهای از ابهام و نگرانی باقی مانده است. در این مقاله، به بررسی ابعاد مختلف صرع، از تشخیص و علل تا علائم، ژنتیک، مکانیسم و تفاوت آن با تشنج میپردازیم، با ما همراه باشید.
۱.شرح حال و معاینه فیزیکی
پزشک ابتدا سوالات مفصلی در مورد سابقه پزشکی، علائم و سبک زندگی شما خواهد پرسید. سپس معاینه فیزیکی کاملی انجام میدهد تا سایر علل احتمالی علائم شما را برسی کند.
۲.نوار مغزی(EEG)
این آزمایش، فعالیت الکتریکی مغز را ثبت میکند و یکی از مهمترین ابزارهای تشخیص صرع است. در حین انجام نوار مغزی، الکترودهایی به پوست سر شما متصل میشود و امواج مغزی شما ضبط میشود. انواع مختلفی از نوار مغزی وجود دارد که میتوانند برای تشخیص صرع استفاده شوند، از جمله:
نوار مغزی استاندارد : این نوع نوار مغزی در مطب پزشک انجام میشود و معمولا ۲۰ تا ۳۰ دقیقه طول میکشد.
نوار مغزی طولانی مدت : این نوع نوار مغزی به مدت ۲۴ ساعت یا بیشتر انجام میشود و میتواند فعالیت مغزی شما را در طول فعالیتهای روزانهتان ثبت کند.
نوار مغزی ویدئویی : این نوع نوار مغزی همزمان با ضبط فعالیت مغزی شما، فعالیتهایتان را نیز ثبت میکند. این امر میتواند به پزشک در شناسایی نوع تشنج شما کمک کند.
۳.تصویربرداری از مغز
آزمایشات تصویربرداری مانند MRI یا CT اسکن میتوانند به منظور بررسی ساختار مغز و شناسایی هرگونه ناهنجاری که ممکن است باعث تشنج شود، انجام شوند.
۴.سایر آزمایشات
در برخی موارد، پزشک ممکن است آزمایشات دیگری مانند آزمایش خون، تست ژنتیک یا آزمایشات عصبی روانشناسی را برای بررسی علل احتمالی صرع تجویز کند.
۵.تشخیص افتراقی
تشخیص صرع باید از سایر اختلالاتی که میتوانند علائمی مشابه تشنج ایجاد کنند، مانند غش، اختلالات خواب و اختلالات روانی، افتراق داده شود.
۶.تعیین نوع صرع
پس از تایید تشخیص صرع، پزشک نوع صرع شما را بر اساس نوع تشنج، محل شروع فعالیت الکتریکی غیرطبیعی در مغز و سایر عوامل تعیین میکند.
۷.یافتن علت زمینهای
در نهایت، پزشک تلاش میکند تا علت زمینهای صرع شما را شناسایی کند. این امر به انتخاب بهترین روش درمانی و پیشگیری از تشنجهای بعدی کمک میکند.

علل یا آسیبشناسی صرع
همان طور که پیشتر نیز اشاره کردیم صرع، اختلالی عصبی است که با تشنجهای مکرر خود را نشان میدهد، این بیماری علل و ریشههای متعددی دارد. اما علل صرع را میتوان به دو دسته کلی تقسیم کرد:
۱.علل وراثتی
جهشهای ژنی : جهش در بیش از ۲۰۰ ژن مختلف میتواند با افزایش خطر ابتلا به صرع مرتبط باشد. این جهشها میتوانند نحوه عملکرد کانالهای یونی، انتقال دهندههای عصبی و سایر اجزای حیاتی مغز را تحت تاثیر قرار دهند و زمینه را برای فعالیتهای الکتریکی غیرطبیعی و در نهایت تشنج فراهم کنند.
سندرمهای ژنتیکی : برخی از سندرمهای ژنتیکی مانند سندرم داون و تصلب جانبی آمیوتروفیک (ALS) نیز میتوانند خطر ابتلا به صرع را افزایش دهند.
۲.علل اکتسابی
آسیبهای مغزی : تصادفات، سکته مغزی، عفونتها و تومورها از جمله شایعترین علل اکتسابی صرع هستند. این آسیبها میتوانند به سلولهای مغزی و اتصالات آنها آسیب برسانند و زمینه را برای تشنج فراهم کنند.
کمبود اکسیژن هنگام تولد : محرومیت از اکسیژن در حین تولد میتواند به مغز آسیب برساند و خطر ابتلا به صرع را افزایش دهد.
نارسایی مادرزادی : برخی از ناهنجاریهای رشدی مغز که قبل از تولد رخ میدهند، مانند ناهنجاریهای قشر مغز، میتوانند خطر ابتلا به صرع را افزایش دهند.
بیماریهای خودایمنی : برخی از بیماریهای خودایمنی مانند آنسفالیت خودایمنی میتوانند به مغز حمله کرده و باعث تشنج شوند.
البته در نظر داشته باشید در برخی موارد، علت صرع ناشناخته باقی میماند. این امر به عنوان صرع ایدیوپاتیک شناخته میشود.
آسیبشناسی صرع
آسیبشناسی صرع به مطالعه تغییرات ساختاری و عملکردی مغز در افراد مبتلا به این بیماری میپردازد. این تغییرات میتوانند در سطوح مختلف، از سلولهای مغزی گرفته تا شبکههای عصبی پیچیده، رخ دهند. برخی از مهمترین یافتههای آسیبشناسی صرع عبارتند از:
تغییرات در سلولهای مغزی: سلولهای مغزی افراد مبتلا به صرع ممکن است دارای ناهنجاریهایی در ساختار، عملکرد یا اتصالات خود باشند.
مرگ سلولهای مغزی: در برخی موارد، تشنجهای مکرر میتواند منجر به مرگ سلولهای مغزی شود.
تغییرات در شبکههای عصبی: شبکههای عصبی مغز افراد مبتلا به صرع ممکن است دارای اتصالات غیرطبیعی یا فعالیت غیرطبیعی باشند.
درک آسیبشناسی صرع به دانشمندان در توسعه روشهای درمانی جدید و موثرتر برای این بیماری کمک میکند.

واگیرشناسی
برخلاف بسیاری از بیماریهای دیگر، صرع به هیچ وجه مسری یا واگیردار نیست. این بدان معناست که فرد مبتلا به صرع نمیتواند بیماری خود را به فرد دیگری از طریق تماس نزدیک، سرفه، عطسه یا به اشتراک گذاشتن وسایل شخصی منتقل کند.
شاید این تصور به دلیل ماهیت دراماتیک تشنجهای صرع در برخی افراد ایجاد شود. با این حال، مهم است که به خاطر بسپاریم که صرع یک بیماری عفونی نیست، بلکه ناشی از اختلالات عملکردی در خود مغز است.
با این حال، در موارد بسیار نادر، صرع میتواند تحت شرایط خاصی به صورت غیرمستقیم با فرد دیگری در ارتباط باشد:
صرع ناشی از عفونتهای انگلی : در برخی مناطق جهان، عفونت با برخی کرمهای انگلی خاص میتواند منجر به صرع شود. با این حال، این عفونتها از طریق تماس مستقیم با فرد مبتلا منتقل نمیشوند، بلکه از طریق مسیرهای خاص مانند آلودگی آب یا خاک صورت میگیرد.
صرع ناشی از تب شدید : در موارد نادر، تب بسیار بالا در کودکان میتواند باعث تشنجهای تب شود. این تشنجها معمولا با پایین آمدن تب برطرف میشوند و به صرع مزمن تبدیل نمیشوند.
در مجموع، صرع یک بیماری غیرمسری است و جای هیچ نگرانی از بابت انتقال آن از فرد مبتلا به فرد سالم وجود ندارد.
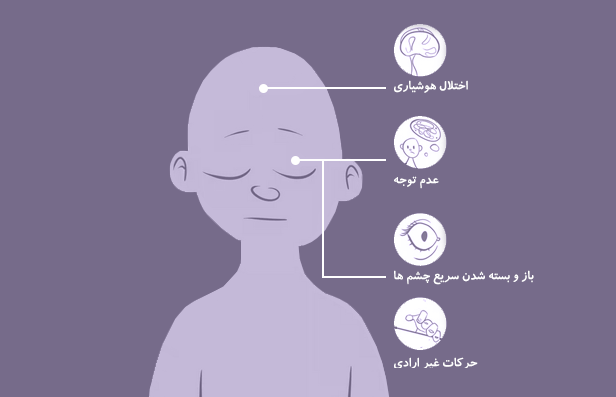
علائم و نشانهها
صرع، با طیف وسیعی از علائم و نشانهها خود را نشان میدهد. این علائم میتوانند از خفیف تا شدید متغیر بوده و بسته به نوع صرع و ناحیه درگیر مغز، متفاوت باشند. شایعترین علامت صرع، تشنج است. تشنج، طوفانی گذرا از فعالیت الکتریکی غیرطبیعی در مغز است که میتواند منجر به طیف وسیعی از علائم عصبی شود. انواع مختلفی از تشنج وجود دارد که هر کدام علائم و نشانههای خاص خود را دارند:
تشنجهای تونیک-کلونیک (Grand Mal) : این نوع تشنج، شایعترین نوع صرع است و با از دست دادن ناگهانی هوشیاری، سفتی عضلات (تونیک) و لرزش (کلونیک) در سراسر بدن مشخص میشود.
تشنجهای غایب (Petit Mal) : این نوع تشنج، با غایب شدن ناگهانی و کوتاه مدت هوشیاری (معمولا چند ثانیه) بدون هیچ گونه حرکات غیرعادی مشخص میشود.
تشنجهای میوکلونیک : این نوع تشنج، با تکانهای ناگهانی و سریع عضلات (معمولا در بازوها، پاها یا صورت) مشخص میشود.
تشنجهای فوکال : این نوع تشنج، فقط یک قسمت از مغز را درگیر میکند و میتواند باعث طیف وسیعی از علائم مانند ضعف عضلانی، بیحسی، گزگز، اختلالات حسی، توهمات بینایی یا شنوایی و تغییرات خلقی شود.
علائم و نشانههای صرع، به جز تشنج، میتوانند شامل موارد زیر نیز باشند:
سرگیجه: احساس گیجی یا سبکی سر
دیدن هاله: تجربه حسی غیرمعمول، مانند دیدن نور یا شنیدن صدا
اختلالات حافظه: مشکل در به یاد آوردن وقایع اخیر
اختلالات خلقی: نوسانات خلقی، اضطراب یا افسردگی
مشکلات خواب: بی خوابی یا خواب آلودگی بیش از حد
مشکلات رفتاری: پرخاشگری، تحریک پذیری یا تغییرات در شخصیت
در برخی موارد، افراد مبتلا به صرع ممکن است هیچ علامت قابل توجهی نداشته باشند. این امر به عنوان صرع بدون علامت شناخته میشود. شدت و تعداد تشنجها در افراد مبتلا به صرع میتواند بسیار متفاوت باشد. برخی افراد ممکن است فقط چند بار در سال تشنج داشته باشند، در حالی که برخی دیگر ممکن است روزانه چندین بار تشنج داشته باشند.

علائم ژنتیکی
مطالعات نشان داده است که ژنتیک نقش مهمی در ابتلا به این بیماری ایفا میکند. جهش در بیش از ۲۰۰ ژن مختلف میتواند با افزایش خطر ابتلا به صرع مرتبط باشد. این جهشها میتوانند نحوه عملکرد کانالهای یونی، انتقال دهندههای عصبی و سایر اجزای حیاتی مغز را تحت تاثیر قرار دهند و زمینه را برای فعالیتهای الکتریکی غیرطبیعی و در نهایت تشنج فراهم کنند.
با این حال، داشتن جهش ژنتیکی به تنهایی به معنای ابتلا به صرع نیست. عوامل محیطی و سایر فاکتورها نیز میتوانند در بروز این بیماری نقش داشته باشند. برخی از علائم ژنتیکی مرتبط با صرع عبارتند از:
● سابقه خانوادگی صرع: اگر یکی از اعضای خانواده شما مبتلا به صرع باشد، خطر ابتلا به این بیماری در شما نیز افزایش مییابد.
● سندرمهای ژنتیکی: برخی از سندرمهای ژنتیکی مانند سندرم داون و تصلب جانبی آمیوتروفیک (ALS) نیز میتوانند خطر ابتلا به صرع را افزایش دهند.
● ناهنجاریهای کروموزومی: برخی از ناهنجاریهای کروموزومی مانند سندرم X شکننده میتوانند با افزایش خطر ابتلا به صرع همراه باشند.
در برخی موارد، جهشهای ژنتیکی مرتبط با صرع به صورت de novo (جدید) رخ میدهند. این بدان معناست که این جهشها در هیچ یک از والدین وجود ندارند و در طی فرآیند تشکیل جنین به طور تصادفی ایجاد شدهاند.
تشخیص صرع ژنتیکی میتواند چالشبرانگیز باشد. پزشک شما برای تعیین اینکه آیا ژنتیک در ابتلا به صرع شما نقش دارد، از شرح حال خانوادگی، معاینه فیزیکی و آزمایشات مختلف استفاده خواهد کرد. در برخی موارد، ممکن است آزمایش ژنتیکی برای شناسایی جهشهای مرتبط با صرع انجام شود. این آزمایش میتواند به پزشک شما در انتخاب بهترین روش درمانی و پیشگیری از تشنجهای بعدی کمک کند.
علائم ثانویه
علاوه بر علائم اولیه صرع، این بیماری میتواند طیف وسیعی از عواقب ثانویه را نیز به دنبال داشته باشد. این عوارض میتوانند شامل موارد زیر باشند:
اختلالات یادگیری و حافظه
افراد مبتلا به صرع، به ویژه در دوران کودکی، ممکن است در یادگیری مطالب جدید در مدرسه یا محل کار دچار مشکل شوند. این افراد ممکن است در به یاد آوردن اطلاعاتی که به تازگی یاد گرفتهاند یا اتفاقاتی که اخیرا رخ داده است، مشکل داشته باشند. به طور کلی تمرکز و توجه به جزئیات میتواند برای افراد مبتلا به صرع چالشبرانگیز باشد.
اختلالات رفتاری و خلقی
افراد مبتلا به صرع ممکن است نوسانات خلقی، اضطراب، افسردگی یا تحریکپذیری را تجربه کنند. به طور معمول پرخاشگری، لجبازی، دروغگویی و سایر مشکلات رفتاری ممکن است در این افراد دیده شود. در برخی موارد، صرع میتواند منجر به تغییرات در شخصیت فرد شود.
اختلالات اجتماعی و عاطفی
افراد مبتلا به صرع، به دلیل ترس از تشنج یا سایر مشکلات، از فعالیتهای اجتماعی دوری کرده و در بیشتر اوقات با مشکلات و اختلالات عاطفی درگیر هستند.
مشکلات جسمی
افراد مبتلا به صرع ممکن است به طور غیرمعمولی احساس خستگی کنند. بیخوابی یا خوابآلودگی بیش از حد ممکن است در افراد مبتلا به صرع دیده شود که به سبب همین مورد نیز در بیشتر موارد سردردهای بسیار مشاهده میشود.
شدت و نوع عوارض ثانویه صرع در افراد مختلف میتواند متفاوت باشد. برخی افراد ممکن است هیچ عارضه ثانویهای را تجربه نکنند، در حالی که برخی دیگر ممکن است با طیف وسیعی از مشکلات دست و پنجه نرم کنند.
البته باید بدانید، درمان صرع و کنترل تشنجها میتواند به کاهش یا از بین بردن بسیاری از عوارض ثانویه این بیماری کمک کند. همچنین، برنامههای توانبخشی و حمایتی میتوانند به افراد مبتلا به صرع در مدیریت بیماری خود و بهبود کیفیت زندگیشان کمک کنند.

ساز و کار صرع
همان طور که در ابتدای این مقاله اشاره شد، صرع، اختلالی عصبی است که ریشه در فعالیتهای الکتریکی غیرطبیعی در مغز دارد. برای درک عمیقتر این بیماری، لازم است به بررسی دقیقتر ساز و کار آن بپردازیم.
۱.فعالیت الکتریکی طبیعی مغز
مغز انسان از میلیاردها سلول عصبی به نام نورون تشکیل شده است. این نورونها از طریق پیامهای الکتریکی و شیمیایی با یکدیگر ارتباط برقرار میکنند. فعالیت الکتریکی مغز در حالت عادی، دارای الگوهای منظمی است که به کنترل افکار، احساسات، حرکات و سایر عملکردهای بدن میپردازد.
۲.فعالیت الکتریکی غیرطبیعی در صرع
در افراد مبتلا به صرع، گروهی از نورونها در یک ناحیه خاص از مغز دچار فعالیت الکتریکی غیرطبیعی و ناگهانی میشوند. این فعالیت غیرطبیعی، به طوفانی از فعالیت الکتریکی تبدیل میشود که به آن تشنج میگویند.
۳.علل فعالیت الکتریکی غیرطبیعی
علل مختلفی میتوانند منجر به فعالیت الکتریکی غیرطبیعی در مغز و در نهایت تشنج شوند، از جمله:
● جهشهای ژنتیکی
● آسیبهای مغزی
● نارساییهای مادرزادی
● بیماریهای خودایمنی
● اختلالات رشدی
۴.انواع تشنج
نوع تشنج به محل شروع فعالیت الکتریکی غیرطبیعی در مغز و نحوه انتشار آن در سایر قسمتهای مغز بستگی دارد. انواع مختلفی از تشنج وجود دارد که هر کدام علائم و نشانههای خاص خود را دارند.
۵.پیامدهای تشنج
تشنج میتواند طیف وسیعی از علائم و نشانههای عصبی را ایجاد کند، از جمله از دست دادن ناگهانی هوشیاری، سفتی عضلات، لرزش، اختلالات حسی، توهمات و تغییرات خلقی. در برخی موارد، تشنج میتواند منجر به آسیب مغزی یا حتی مرگ شود.
۶.تشخیص صرع
تشخیص صرع بر اساس شرح حال بیمار، معاینه فیزیکی و آزمایشات مختلف از جمله نوار مغزی، تصویربرداری از مغز و آزمایشات خون انجام میشود.
۷.درمان صرع
درمان صرع به نوع صرع، شدت علائم و سایر عوامل بستگی دارد. درمانهای مختلفی برای صرع وجود دارد، از جمله این موارد داروها، جراحی و تحریک عصب واگ است.
۸.پیشبینی صرع
پیشبینی روند بیماری صرع در افراد مختلف میتواند متفاوت باشد. برخی افراد با درمان مناسب میتوانند تشنجهای خود را به طور کامل کنترل کنند، در حالی که برخی دیگر ممکن است به تشنجهای مکرر و عوارض جانبی داروها دچار شوند.
به طور کلی درک عمیقتر از ساز و کار صرع، از اهمیت بالایی برخوردار بوده و میتواند تاثیرات بسیاری بر روند بهبودی بیماران داشته باشد.

تشنج
تشنج، اختلالی ناگهانی در فعالیت الکتریکی مغز است که منجر به تغییرات رفتاری، حسی یا حرکتی میشود. این حالت گذرا میتواند در هر ناحیهای از مغز رخ دهد و علائم آن بسته به ناحیهی درگیر متفاوت خواهد بود. تشنج میتواند در قالب حرکات غیرارادی عضلات، تغییرات حسی مانند دیدن نور یا شنیدن صداهای عجیب یا حتی اختلال در سطح هوشیاری و حافظه خود را نشان دهد.
صرع
در مقابل، صرع به عنوان یک اختلال مزمن مغزی تعریف میشود که با تمایل به تشنجهای مکرر مشخص میشود. این تمایل، ناشی از فعالیت غیرطبیعی و مداوم سلولهای عصبی در مغز است. صرع با طیف گستردهای از علل، از جمله ژنتیک، آسیب مغزی، سکته مغزی و عفونت، مرتبط است.
کلام آخر
در نهایت در این مقاله به شرح و برسی عمیقتر بیماری صرع پرداختیم. صرع، بیماری پیچیدهای با ابعاد مختلف است که میتواند زندگی افراد مبتلا را به طور قابلتوجهی تحت تاثیر قرار دهد. با این حال، درک عمیقتر این بیماری، از جمله علل، مکانیسم، علائم و روشهای درمانی، به ما در کنترل بهتر آن و ارتقای کیفیت زندگی بیماران کمک میکند.
